Yasal Uyarı: Bu sitede yayınlanmakta olan tüm yapıtlar eser statüsünde olup 5846 Sayılı Fikir ve Sanat Eserleri Kanunu ve 5237 sayılı Türk Ceza Kanunu kapsamında korunmaktadır. Sitede bulunan yazı ve görsellerin site sahibinden izin alınmadan ve kaynak gösterilmeden kopyalanması ve kullanılması yasaktır.
“Meningokokal hastalıkta esas olan mikroorganizmanın virülans kabiliyetinden ziyade, tuttuğu konağın gösterdiği süseptibilitedir.” demiş Dr Goldschneider, 1969 yılında. O zaman bilinen, bugünse yaratılan panik havasında göz ardı etmemizi istedikleri gerçek bu işte: Menenjite yol açabilecek bir değil binlerce farklı mikroorganizmayla (VE kimyasalla) içiçe yaşıyoruz, hatta menenjitin en ağır şekillerine yol açabilecek bakterileri nüfusun kayda değer bir bölümü sürekli burnunda, boğazında taşımakta. Sağlığımızı bozacak etmenlere maruz kalıp zayıfladığımızda, özellikle de komensal mikroplarımızın dengesini ağır ilaç/antibiyotik kullanımı ve kitlesel aşı uygulamaları ile bozduğumuzda, vücudumuzda dormant kalacak olan mikroorganizmalar hastalık yapar hale gelebiliyor.
Menenjit nedir?
Menenj iltihabı anlamına gelir, yani beyin ve omuriliği saran koruyucu zarlarda meydana gelen enflamasyon durumudur.
Vücut bakteriyel bir enfeksiyona (Bakteriyel Menenjit) veya virüslere (Viral Menenjit, bazen buna Aseptik Menenjit dendiği de olur) veyahut çok daha nadir olsa da mantar, protozoa veya diğer çeşit parazitler ile travma, iyatrojenik* durumlar, kanser ve yaralanmalara karşı gerekli immün yanıtı oluşturamadığında bu zarlarda enflamasyon meydana gelebilir. Primer enfeksiyon invazif hale geçtiğinde (yayılma gösterdiğinde) vücudun defans sistemleri aşılır, Merkezi Sinir Sistemini çevreleyen koruyucu zar tabakasında yangı ve şişme meydana gelir. Menenjler fiziksel travma, ecza ilacı kullanımı, kanser veya başka hastalıklar nedeniyle de iltihaplanabilir.
| *İyatrojenik hastalık: Hastalıklarda tıbbı uygulamaların yanlış yapılması sonucu ortaya çıkan hastalıklar ve yanlışlıklar zincirine denir. |
Menenjit kendi içinde bir hastalık olmaktan ziyade, kompleks belirti kümelerine ve çok çeşitli nedenlere sahip bir rahatsızlık spektrumu aslında. Bildiğimiz bir boğmaca, kızıl, su çiçeği, kabakulak veya kızamık gibi bulaşıcı enfeksiyonel hastalıklardan değil, altta yatan bir başka hastalığın komplikasyonu.
Menenjiti ‘meningokok hastalık’la karıştırmamak gerek. Meningokok hastalık, Menenjite sebep olabilecek diğer pekçok etmenden yalnızca biri. Menenjite yol açan bir o değil, meningokok hastalık geçiren herkes de Menenjit geliştirmiyor.
Menenjite yola açabilecek bakterilerden bir kısmı için bugün bir-iki aşı olsa da, geri kalan virüs, mantar yahut diğer az rastlanır menenjit etmenleri için elimiz boş.
Menenjitin en tehlikeli formu Bakteriyel Menenjit, virüs kaynaklı olan değil ve bakteriyel menenjitten en zok zarar görebilecek nüfus kesimleri yaşı en küçük ve en büyük olanlar ile immün sistemleri herhangi bir nedenle baskılanmış olanlar.
Farklı Menenjit türleri neler, neden kaynaklanır bunlar, ne tür belirtiler oluşturur ve nasıl tedavi edilirler, bunları öğrenmek önemli. O halde başlayalım.
Menenjit Türleri
- Bakteriyel Menenjit ağırdır, ölüme götürebilir, fakat nadir görülür. Bakteriyel Menenjite yol açabilecek türlü bakteriler arasından öne çıkanlar şunlar: Hemofilus influenza tip B (HiB), Neisseria meningitidis, Streptokok pnömoni ve pnömokok bakteriler.
Bakteriyel Menenjit riski yaşa ve yaşanılan yöreye göre değişim gösterir:
- Yaş: Diğer yaş gruplarına göre bebeklerde risk fazla olsa da, her yaşta geçirilebiliyor Bakteriyel Menenjit.
- Yaşam Koşulları: Enfeksiyon hastalıklarının daha ziyade kalabalık, toplu yaşam alanlarında yayılma imkanı bulduğu malum. Örneğin ABD’de arada sırada, üniversite kampüslerinde N. meningitidis bakterisine bağlı meningokok hastalığı vaka bildirimleri geldiği oluyor. Bu vakalardan bazılarının Menenjite çevirme olasılığı elbette olacaktır.
- Altta yatan bazı tıbbi sorunlar ve uygulanan tıbbi girişimler: Bazı tıbbi rahatsızlıklar, kullanılan ecza ilaçları ve cerrahi müdahaleler Menenjit riskini artırır.
- İş gereği Menenjit yapıcı patojenlerle haşır-neşir olmak: Menenjite sebep olduğu bilinen patojenlerle rutin şekilde çalışmak durumunda olan Mikrobiyologların Menenjit geçirme riski de doğal olarak artacaktır.
- Seyahat: Menenjit kuşağı olarak bilinen sahra-altı Afrika ülkelerine –özellikle de kuraklık zamanı– seyahat edenler için, tıpkı Hac için Mekke’ye gidenler gibi meningokok menenjiti riski artmış olacaktır.
- Viral Menenjit, diğer ismiyle Aseptik Menenjit hafif seyirlidir. Herpes Simplex (ağızda, dudakta veya genital bölgede uçuk oluşumuna neden olan virüs ailesi) yahut Coxsackie ve Echovirüs gibi enterovirüs ailesinden virüsler neden olur.
Medscape’e göre, virüs kaynaklı olmayan Aseptik Menenjit sebepleri arasında ecza ilacı kullanımı yer alıyor. Oradan aktarıyoruz:
İlaç Alımına Bağlı Oluşan Aseptik Menenjit (Drug-induced aseptic meningitis; DIAM)
DIAM’a yol açan ilaçlar:
– Antibiyotikler: trimethoprim-sulfamethoxazole, ciprofloxacin, cephalexin, metronidazole, amoxicillin, penicillin, isoniazid ve diğerleri)
– Non-Steroid Anti-Enflamatuar İlaçlar (NSAİİ): Çocukluk çağında en çok kullanılan ilaçlar olarak öne çıkan ağrı kesici ve ateş düşürücüler (Aspirin, Naproksen, İndometazin, Tolmetin, Piroksikam, İbuprofen ve diğerleri).
– Ranitidine (Zantac): Geçtiğimiz günlerde, kansere yol açan kirleticiler içerdiği gerekçesiyle toplatılan ilaç aynı zamanda.
– Carbamazepine (Tegretol, Equetro) ve Lamotrigine (Lamictal): Anti-epileptik ilaçlar.
– Hepatit B ve Kabakulak Aşıları
https://www.ncbi.nlm.nih.gov/pubmed/9122145
https://www.immunizationinfo.com/hepatitis-b-vaccine-side-effects/
https://www.ncbi.nlm.nih.gov/pubmed/2726323
https://www.ncbi.nlm.nih.gov/pubmed/9164005
https://www.ncbi.nlm.nih.gov/pubmed/?term=2041667
– İmmünoglobülin İğneleri: (IVIg) terapisinde Aseptik Menenjit ile birlikte Serebral Vazospazm (beyin damarlarında daralma) veya İskemik Ensefalopati (beyne ulaşan oksijen ve kan akımının, durması veya azalması sonucu gelişen ensefalopati/beyin hasarı) de görülebilmekte. KAYNAK
– Radyografi (Röntgen) Çekiminde Kullanılan Kontrast Maddeleri
– Muromonab-CD3 (Orthoclone OKT3): Organ nakli hastalarında kullanılan, bağışıklık sistemini baskılayıcı ilaç
İlaç kullanımına bağlı menenjit vakaları ile ilgili daha fazla okuma yapmak için ek KAYNAK.
- Fungal Menenjit nadirdir ve çoğu zaman sebep, çoğalmaya gitmiş mantarın kan yoluyla omuriliğe yayılmasıdır. Teorik olarak herkes Fungal Menenjit geçirebilecek olsa da, bağışıklık sistemi zayıflamış/baskılanmış kişiler (örn. HIV enfeksiyonlular yahut kanser vakaları) özellikle yatkındır.
- Paraziter Menenjit hijyen standartları düşük yörelerin sorunudur. Menenjite yol açabilecek yahut beyin ve sinir sistemini başka şekillerde etkileyebilecek dünya kadar parazit bulunur. Bazı parazitler yüzünden beyin ve omuriliği çevreleyen sıvıda (beyin-omurilik sıvısı; BOS) özel bir akyuvar tipi olan eozinofiller artışa geçer ve Eozinofilik Menengoensefalit (EM) oluşur. Fakat burada bilinmesi gereken nokta, EM’ye salt parazit değil başka tip enfeksiyonların da yol açabileceği ve hatta ecza ilaçları gibi enfeksiyonel dahi olmayan sebeplerden dolayı oluşabileceğidir.
- Primer Amibik Menengoensefalit (PAM), beyinde yarattığı enfeksiyonla ağırlıklı olarak ölüme götüren, ancak son derece nadir görülen bir menenjit türü. Tek hücreli bir canlı türü olan Naegleria fowleri tipi mikroskopik amibi suyla burnunuzdan aldığınızda oluşuyor enfeksiyon ve bu amip sıcak iklimlerde göl ve nehirlerde yaşıyor.
- Eozinofilik Menengoensefalit (EM) de dahil olmak üzere enfeksiyon harici nedenlerle oluşan Menenjit bulaşıcı değildir ve başlıca nedenleri şunlardır:
- Kanserler
- Sistemik Lupus Eritematoz (lupus)
- Bazı ecza ilaçları
- Başa alınan darbeler, baş yaralanmaları
- Beyin ameliyatı
DİKKAT
Tıp literatüründe öne çıkarılmasa da, canlı tabir edilen bakteri ve virüs aşılarının bakteriyel ve viral enfeksiyon oluşturabildiği biliniyor.
Canlı bakteri aşıları: BCG (verem) aşısı, Tüberkülin Deri Testi, (Mantoux / Pirquet / PDD testi) ve tifo aşısı.
Canlı viral aşılar: Kızamık, Kabakulak, Kızamıkçık (KKK/MMR), Sarı Humma, Rotavirüs, Su çiçeği, Zona aşıları ile burundan sprey şeklinde uygulanan İnfluenza (grip) aşısı.
Aşılarda önlenemeyen kontaminasyon problemi Menenjit’e yol açabilecek bir başka enfeksiyon kaynağı. Kontamine aşıların arada tespit edilip resmi birimlerce piyasadan toplatıldığı oluyor, görmek için FDA’in ‘Biologicals Recall List’ (Toplatılan Biyolojik Ürün Listesi) kayıtlarına bakabilirsiniz.
BAKTERİYEL MENENJİTİ Nasıl Anlar Ne Yaparız?
- Bakteriyel Menenjit Belirtileri
Belirtiler birden ortaya çıkar ve çok çabuk ağırlaşır. Erken uyarı işaretleri şunlardır:
- Kas, eklem yerleri veya kol ve bacaklarda ağrı hissedilir
- Eller ayaklar soğuktur, titreme vardır
- Beniz soluktur veya ciltte parça parça kızarıklıklar oluşmuştur, dudaklar maviye dönüktür
- Şiddetli baş ağrısı vardır
- Ateş
- Mide bulantısı
- İstifra görülür
- Genel olarak kişi kendini iyi hissetmez, kırıklık vardır
Daha ileri aşamada ortaya çıkan belirtiler ise şöyle:
- Üzerine ağırlık çökmüş gibi sersemdir, uyku hali görülür
- Bilinç bulanıklaşır (konfüzyon)
- Havale / nöbet
- Fotofobi – ışık gözleri rahatsız eder (yetişkinlerde daha sık olur bu)
- Ense sertliği (küçük çocuklarda herzaman görülmeyebilir)
- Solunum hızlanır
- Cam bir bardak veya eşyayla üstüne bastırdığınızda gitmeyen, rengi solmayan döküntü (cilt lekeleri) çıkar – herkeste döküntü gözlemlenmeyebilir.
Bebek ve küçük çocuklardaki belirtiler:
- Vücut pelte gibidir, uyarıya tepki vermez
- Kasılıp istemsiz irkilmeler gösterebilir
- Olağanın dışında bir şekilde ağlar (‘cri encéphalitique’ denilen ve beyin iltihabına özel çığlık çığlığa ağlama şeklidir)
- İstifra vardır, beslenmeyi reddeder
- Cilt soluk, parça parça lekeler (kızarıklıklar) ile kaplıdır
- İştahsızlık gözlemlenir
- Görmeyen gözlerle boşluğa bakar durur
- Ağır uykululuk hali vardır, bir türlü uyandırılamaz
- Çok küçük bebeklerde bıngıldak bombelenir
- Ateş 39°C veya üstündedir.
Tıbbın meşhur kılavuz kitaplarından Merck Manual’a göre aşağıdaki durumlardan herhangi biri gözlemlendiği takdirde çocuk derhal hastaneye yetiştirilmelidir:
- İyiden iyiye huysuzlanma veya alışılmışın dışında uykululuk hali
- Vücut ısısında düşme
- Yemeyi reddetme
- Nöbet geçirme
- Ensenin sertleşmesi
Menenjitten şüpheleniyorsanız acil tıbbi yardım almaktan çekinmeyin, aksi takdirde septisemiye (kan zehirlenmesine) gitme ve beyin ya da sinirlerde kalıcı hasar oluşturma riski var.
Hastanede lomber ponksiyonla omurgadan alınan sıvı örneğinden bunun menenjit olup olmadığı anlaşılacaktır. Bakteriyel Menenjitse antibiyotik tedavisine başlanacaktır. Dr. Robert S. Mendelsohn ebeveynlere yazdığı başucu kitabında şöyle der: “Antibiyotikler sayesinde Bakteriyel Menenjitten ölüm oranı … %95’ten %5’e düşmüş bulunuyor. O yüzden bu hastalıkta erken ve doğru teşhis tam manasıyla hayat-memat meselesidir.”
- Bakteriyel Menenjiti Kim, Niye Geçirir?
Menenjit geçirip geçirmeyeceğinizi etkileyen faktörler şunlar:
- Yaştan dolayı bağışıklık sisteminiz bu enfeksiyona karşı avantajsız durumdaysa, genel sağlık durumunuz ve/veya yaşam koşullarınız kötü, yahut siz stres altındaysanız.
- Bakterilerin virülansı** yüksek ve uygunsuz antibiyotik ve ateş düşürücü kullanımı yüzünden çoğalıp mutasyona gitmelerinin önündeki engeller kaldırılmışsa.
*Virülans: Bir patojenin ne derecede hastalık yapabileceğini ifade etmek için kullanılan ve ‘mikrobun hastalığa neden olma yeteneği anlamına gelen kelime.
ABD’nin Milli Nörolojik Rahatsızlıklar ve Beyin Felci Enstitüsü diyor ki:
“Menenjit ve Ensefalit’e yol açabilecek enfeksiyonel kaynaklar bakteriler, virüsler, mantar/mayalar ile parazitlerden oluşur. Bunların çoğu sağlıklı insanda hastalık oluşturabilir. Fakat bir kısım enfeksiyonda da kişinin içinde yaşadığı koşullar, nelere maruz kaldığı, kısa süre önce seyahat durumu olup olmadığı ya da (HIV, diyabet, steroid (kortizonlu) ilaç kullanımı, kemoterapi gibi) bağışıklık sistemini zayıflatacak etmenler önemli rol oynar. Bir de otoimmün nedenler ve ilaç kullanımı gibi enfeksiyon harici nedenler vardır.”
Merck Manual ise şöyle diyor:
“Menenjite hangi bakterinin yol açacağını belirleyen şey, immün sistemin normal mi yoksa zayıflamış halde mi olduğudur. Bağışıklık sistemini zayıf düşürecek faktörler Bakteriyel Menenjit riskini artırır. Bu faktörlerden bazıları şunlardır: İmmün sistemi baskılayıcı etkiye sahip (kortizon, prednizon, deksametazon gibi) kortikosteroid veya başka ilaç tedavisi görüyor olmak, kemoterapi, insan immün yetmezlik virüsü (HIV) ile enfeksiyon veya AIDS, dalağın alınmış olması (splenektomi), orak hücre anemisi, konjenital immün yetmezlik bozuklukları.”
Diğer Risk Faktörleri
Yaşam Biçimi:
Gençler arasında disko, bar gezmeleri, barbekü partileri, alkol / sigara / joint kullanımı, üst solunum yolları enfeksiyonları, annenin sigara kullanıyor olması, ikinci el sigara dumanına maruz kalma, çoklu partnerle öpüşüp sevişme, prematüre doğmuş olma Menenjit riskini artıran faktörler olarak öne çıkıyormuş.
https://www.ncbi.nlm.nih.gov/pubmed/?term=18277925
https://www.ncbi.nlm.nih.gov/pubmed/?term=18435391
https://www.ncbi.nlm.nih.gov/pubmed/?term=16473859
https://www.ncbi.nlm.nih.gov/pubmed/?term=PMC2271460%2F
Antibiyotik Alımı:
https://www.ncbi.nlm.nih.gov/pubmed/25605282
Bakteriyel Menenjit tedavisinde bir yerine ÇİFT antibiyotikle tedavi, nörolojik komplikasyon riskini yükseltiyor gibi gözüküyor:
https://www.sciencedirect.com/science/article/pii/S0021755713000491
Geçirilen Akut Bakteriyel Menenjitte ateşlenme olmaması (hiç ateş çıkmaması), riski artırıyor:
https://www.ncbi.nlm.nih.gov/pubmed/24405655
https://onlinelibrary.wiley.com/doi/abs/10.1111/j.1651-2227.2002.tb01660.x
Hava koşulları ve çevre/hava kirliliği de hastalıkta rol oynuyor olabilir:
https://link.springer.com/article/10.1007%2Fs10654-006-9013-1
Prematüre doğum/düşük doğum ağırlığı, antibiyotik kullanımı ve hastanedeki invazif tıbbi girişimler (nefes yolu açma, vene katater takma gibi) bakteriyel menenjit riskini artırıyor:
https://www.ncbi.nlm.nih.gov/pubmed/25657770
https://www.ncbi.nlm.nih.gov/pubmed/23416652
https://www.ncbi.nlm.nih.gov/pubmed/15334221
Dexamethasone (steroid ilaç) tedavisi çocuklarda riski artırıyora benziyor:
Romatizmal sorunlardan cilt hastalıklarına, ağır alerjilerden astıma, KOAH’dan krupa, beyin şişmesinden verem tedavisine kadar birçok yerde kullanılan antienflamatuvar, bağışıklık sistemi baskılayıcı ilaç bu. Zamanından önce başlayan doğum sürecinde de prematüre doğacak bebeğin hayatta kalma şansını artırmak amacıyla uygulandığı söyleniyor.
https://www.sciencedirect.com/science/article/pii/S0021755713000491
Prematüre doğum, riski artırıyor:
Dikkat: Gebelikte aşılanmanın erken doğumu tetiklediği biliniyor.
https://www.ncbi.nlm.nih.gov/pubmed/?term=15166194
Emzirme, riski düşürüyor:
Dikkat: Doğumdan hemen sonra vurulan K vitamini iğnesi ve Hepatit B aşıları sonrasında bebekler emme kabiliyetini yitirebiliyor
https://www.ncbi.nlm.nih.gov/pubmed/?term=15317544%5Buid%5D
https://www.ncbi.nlm.nih.gov/pubmed/?term=10070414
Sosyo-ekonomik koşulların yetersiz olması ve fukaralık:
https://www.ncbi.nlm.nih.gov/pubmed/?term=15274745
https://www.ncbi.nlm.nih.gov/pubmed/10906015
https://www.ncbi.nlm.nih.gov/pubmed/10070414
- Bakteriyel Menenjite yol açabilecek Bakteriyel Enfeksiyonlar
En önemlileri Meningokok, Hemofilus ve Pnömokok bakteriler. Bu bakterilerle oluşacak enfeksiyonların ağırlıklı kısmı sorunsuz/olaysız neticeleniyor. Ancak (yukarıda da değinilen türlü nedenler dolayısıyla) bazı durumlarda enfeksiyon invazif hale gelebiliyor, vücudun immün defansları aşıldığı noktada da işin ucu Menenjite varabiliyor.
Vücut zayıfsa Menenjit’e götürecek binlerce mikroorganizma olmasına rağmen, şu an piyasada aşısı olduğu için korkup koştuğumuz 19 mikrop ve bunlara yönelik aşılar şunlar:
| Bakteri Tipi | Aşı | Piyasa İsmi | |
| Pnömokoklar (Takvimde KPA aşısı olarak geçiyor) |
Zatürre ve Menenjit aşısı olarak pazarlanıyor | PNÖMOKOK-23 VALAN POLİSAKKARİT (2 YAŞ ÜSTÜ) PNÖMOKOK-7 VALAN-KONJUGE (2 YAŞ ALTI) |
Pneumo 23 Aşısı [Sanofi Pasteur] 0.5 ml 1 Enjektör (Streptokokus Pnömoni Polisakkaritleri)
Pneumovax 23 Aşısı [Merck] 0.5 ml 1 Flakon (Streptokokus Pnömoni Polisakkaritleri) Synflorix [GSK] 0.5 ml Enjektör (Streptokokus Pnomoni Polisakkaritleri Serotip 1 + Streptococcus Pneumoniae Polisakkaridi Serotip 4) Prevenar [Pfizer] 0.5 ml 1 Enjektör (Sakkarin ve CRM 197 Taşıyıcı Protein) *Alüminyum ihtiva ediyor |
| Hemofilus influenza Tip B (Takvimde HiB olarak geçiyor) |
Kulak enfeksiyonu ve Menenjit aşısı olarak pazarlanıyor | Tekli Hib aşıları Karma Hib aşıları |
Hiberix [GSK] (HIB Polısakkaridin) ACT-HİB [Sanofi Pasteur] (Hemofilus İnfluenza Tip B Aşısı) PedvaxHIB [Merck] 1 Flakon (Haemophilus B Konjugat Aşısı *Alüminyum ihtiva ediyor Infanrix-IPV+Hib [GSK] (Difteri (D), tetanoz (T), boğmaca (aselüler) (Pa), poliomiyelit(inaktive) (IPV) ve Hemofilus influenzae tip b (Hib) konjugat aşısı) *Maymun hücrelerinde (VERO) kültürlenmiş ve alüminyum ihtiva ediyorPentaxim [Sanofi Pasteur] (Difteri, tetanoz, aselüler boğmaca, inaktive polio ve hemofilus influenza tip b) *Maymun hücrelerinde (VERO) kültürlenmiş ve alüminyum ihtiva ediyor InfanrixHexa [GSK] (difteri, tetanoz, boğmaca, hepatit B, poliomiyelit ve hemofilus influenza tip B) *Maymun hücrelerinde (VERO) kültürlenmiş, iki ayrı çeşit alüminyum bulunuyor, rekombinant DNA teknolojisi ile maya hücrelerinde üretilmiş |
| Meningokoklar | Menenjit aşısı olarak pazarlanıyor | Menactra Meningokok Aşısı [Sanofi Pasteur] 0.5 ml 1 Flakon (Meningokok A, C, Y ve W135 Polisakkariti) Menveo Aşı [GSK] 0.5 ml 1 Flakon (Meningokok A, C, Y ve W135 Oligosakkariti) Nimenrix Meningokok Aşısı [GSK] 0.5 ml 1 Flakon (Meningokok A, C, Y ve W135 Polisakkariti) Bexsero [Novartis/GSK] (B grubu meningokok aşısı) *Rekombinan DNA teknolojisi ile E. Coli bakteri hücrelerinde üretilmiş; alüminyum ihtiva ediyor |
 Kaynak: https://dergipark.org.tr/tr/download/article-file/451040
Kaynak: https://dergipark.org.tr/tr/download/article-file/451040
B tipi Hemofilus İnfluenza (Hib)
| Hib Aşısının Devreye Giriş Tarihi | ||
| ABD 1985 – HbPV (polisakkarit aşı)1991 – Konjüge Hib |
İngiltere
|
Türkiye
2006 |
ABD’de 80’lerin ortasında devreye girmeden önce B tipi Hemofilus influenzanın ülkedeki menenjit vakalarının yarısından (%50 ila %65) sorumlu olduğu belirtiliyor. Hib aşılamasından önce toplumda hastalığın neredeyse bütünüyle 5 yaş altı çocuklarda görülüyor olması ilginç bir not. Buraya ileride değineceğiz. 5 yaş altı çocuklar da hastalık özellikle 18 aydan küçük bebeklerde kümeleniyor. (KAYNAK)
ABD’de B tipi Hemofilus influenza 1991 yılına (yani aşının devreye girmesinden 6 yıl sonrasına) kadar bildirimi zorunlu bir hastalık değil. KAYNAK [Türkiye’de durum nedir, sormak lazım, zira takvime eklenen her aşı için Prof. Dr. Mehmet Ceyhan ve ekibinin, ilaç firmalarının sponsorluğunda ve ilaç firması temsilcilerin de katılımıyla yürüttüğü resmi ve resmi olmayan araştırmalar baz alınıyor.] Hib aşıları devreye girdikten sonra ise ABD’de bu hastalık çocuklardan yetişkinlere kayıyor. KAYNAK CDC bir yandan 5 yaş ve altındaki çocuklarda Hib’e bağlı invazif hastalığı %99 düşürdük derken KAYNAK, diğer yandan 65 yaş ve üstündekilerin enfeksiyona süseptibilitesinin arttığı kaydediliyor. KAYNAK1, KAYNAK2 ABD’nin Utah şehrinde yürütülen 2011 yılına ait bir çalışmada, 1998 – 2008 yılları arasında H. İnfluenza enfeksiyonların %50’sinden fazlası, H. influenzaya bağlı ölümlerin de %67’si 65 yaş üstü yetişkinlerde meydana geldiği tespit ediliyor. KAYNAK
Bir diğer sorun… Aşılamayla birlikte B tipi Hemofilus influenza (Hib)’ya bağlı invazif hastalık oranları düşerken, ‘tip b harici’ ve ‘tiplendirilemeyen’ (kapsülsüz) Hemofilus influenza suşlarına bağlı invazif hastalıklar artışa geçiyor! Bu fenomen bilinmeyen bir şey de değil üstelik, zira antijenik sapma (antigen drift) ilk aşılardan biri olan boğmacadan beri biliniyor da. Yani toplu ve yaygın aşılamayla hedefe alınan bakteri tipinin yerini bunun alt tiplerinin alacağı gayet net biliniyor. Fakat bugünlerde bu durum, mütemadiyen yeni aşılar geliştirip takvime ekleme biçiminde değerlendiriliyor.
Invasive Haemophilus influenzae disease in Utah children: an 11-year population-based study in the era of conjugate vaccine. Clin Infect Dis. 2010 Apr 1;50(7):e41-6
The emergence of Haemophilus influenzae types e and f as significant pathogens. Clin Infect Dis. 1995 Nov;21(5):1322-4.
Increasing Incidence of Invasive Haemophilus influenzae Disease in Adults, Utah, USA Emerg Infect Dis. 2011 Sep; 17(9): 1645–1650.
Invasive infections caused by haemophilus influenzae serotypes in twelve Canadian IMPACT centers, 1996-2001. Pediatr Infect Dis J. 2007 Nov;26(11):1025-31.
Invasive disease due to Haemophilus influenzae serotype f: clinical and epidemiologic characteristics in the H. influenzae serotype b vaccine era. The Haemophilus influenzae Study Group. Clin Infect Dis. 1996 Jun;22(6):1069-76.
Haemophilus influenzae serotype a as a cause of serious invasive infections. Lancet Infect Dis. 2014 Jan;14(1):70-82
Epidemiology of Haemophilus influenzae serotype a, North American Arctic, 2000-2005. Emerg Infect Dis. 2008 Jan;14(1):48-55.
Changing epidemiology of invasive Haemophilus influenzae in Ontario, Canada: evidence for herd effects and strain replacement due to Hib vaccination. Vaccine. 2010 May 28;28(24):4073-8
Invasive Disease Caused by Nontypeable Haemophilus influenzae Emerg Infect Dis. 2015 Oct; 21(10): 1711–1718.
Ve yeni ve geliştirilmiş Hib aşıları için çağrılar başlıyor:
Why we need a vaccine for non-typeable Haemophilus influenzae. Hum Vaccin Immunother. 2016 Sep; 12(9): 2357–2361.
Ve bu da bizden:
 KAYNAK
KAYNAK
Ve evet, tip b haricindeki suşlar, örneğin H. influenza Tip a’dan dolayı da invazif (yayılmacı) hastalık oluşabiliyor KAYNAK ve hem Hib hem de tiplendirilemeyen bakteri suşları benzer komplikasyonlara yol açabiliyor: Nontypeable Haemophilus influenzae as a pathogen in children. Pediatr Infect Dis J. 2009 Jan;28(1):43-8
Şu andaki Hib aşıları yalnız H. influenza tip b bakterisini hedeflediğinden, tüm toplum aynı patojenin aşılama yüzünden baskın hale geçmiş ve geçecek diğer bütün alttiplerine karşı tümden savunmasız ve hatta yatkınlaşmış durumda, zira normal floranın bir parçası olarak sürekli vücutta taşınan ve bu durumda geliştirilen doğal bağışıklığa da sürekli pekiştirme sağlanan mikroplarımızın dengesi aşıyla bozulmuş durumda.
Evet… B tipi Hemofilus influenza çoğu kişinin (sağlıklı insanların en az %30’unun) burun ve boğazında taşıdığı komensal bir bakteri, normal floramızın bir parçası. Sadece çok küçük bir azınlıkta hastalık yapıyor, bunun da mutlaka nedenleri var (düzgün beslenmeme, zehirlenme, bağışıklık sistemini baskılayıcı ilaç/aşı/antibiyotik kullanımı, immün yetmezlik durumları, bebekte kan-beyin bariyeri henüz açıkken vücuda zerk edilen mikrobiyel, viral ajanlar, adjuvalar ve diğer kimyasallar gibi). Fakat 1940 ve 50’lerde çok daha düşük seyreden Hib enfeksiyonlarının 1970 ve 80’lerde sıklaştığını, hatta 1946’dan 1986’ya Hib prevelansının yüzde 400 artış gösterdiğini görüyoruz. KAYNAK
Peki ama Hib görülme sıklığındaki artışın sebebi ne?
Türkiye’de fazla hissedilmese de, bizden çok önce ve çok daha yaygın şekilde toplu aşılama uygulamalarına geçmiş gelişmiş ülkelerde (örn. ABD) boğmaca ve Hib haricindeki diğer hastalıklar için girişilmiş yoğun aşılama programlarının, 1970 ve 80’lerde invazif bakteriyel hastalıklarda (örn. Hib) daha önce görülmemiş vaka yoğunluklarına yol açtığını gösterir kanıtların izini yine literatürden sürüyoruz:
- Boğmaca aşısının devreye girişi. ABD’de 1936’da çıkıyor piyasaya boğmaca aşısı ve 1940’larda genel kullanıma giriyor. Hib’in artma ve tıp camiasının iyiden iyiye dikkatini çekme eğilimine girdiği aynı dönem bu. 1960’lar ise toplu aşılama kampanyalarının yürütüldüğü ve eyaletlerin okula kayıt için aşılanmayı zorunlu kılan kanunları geçirdiği yıllar oluyor.
- Hib’de pik yaş grubu. Hib kaynaklı menenjitin çocuklarda tepe yaptığı nokta 6. ve 7. aylar olarak kaydediliyor. O zamanki DBT (difteri-boğmaca-tetanoz) aşısı bebeklere 2., 4. ve 6. aylarda uygulanmakta. Bakteriyel DBT aşısı ile invazif bakteriyel enfeksiyonlar arasındaki bağlantıyı daha da güçlendiren bulgu ise, 3 aylıktan küçük bebeklerde görülen enfeksiyon sıklığının 1942’den beri değişmeden kalmış olması.
- “Provokasyon” nedeniyle oluşan hastalık fenomeni. Aşılamanın yeni hastalıkları “provoke edebileceği” yahut doğrudan yaratabileceği çeşitli yayınlarla destekli. Örneğin Journal of Infectious Diseases (Enfeksiyon hastalıkları Dergisi) yayınladığı bir çalışmayla “immünizasyon [aşılama] sonrası hastalık oluşumunda artış”ı teyit etmiş durumda.
Report of a workshop: disease accentuation after immunization with inactivated microbial vaccines.
Yakın geçmişte de CDC’nin polio geçirmişlerde yürüttüğü bir araştırmada “çocukların oldukça büyük bir bölümünün [eşleştirilmiş kontrol grubu çocuklarla karşılaştırıldığında] paralizi başlangıcından önceki 30 gün içinde DBT aşısı almış olduğu” ortaya çıkıyor. Ve çalışma yazarlarının yaptıkları araştırmadan çıkardıkları sonuç: DBT aşılaması, provokasyonla oluşmuş hastalıkların önemli bir sebebidir. KAYNAK
4. İsveç Deneyi. 1979’da İsveç, olağanüstü ağır istenmeyen etki profili ve yetersiz bağışıklama etkisi nedeniyle boğmaca aşılamasını kesme kararı alıyor. KAYNAK: İlgili .pdf dosyasına ‘AMERICAN ACADEMY OF PEDIATRICS Acellular Pertussis’ başlığı altından ulaşılabilir. 1986’da ise yeni ve sözümona daha güvenli “aselüler” boğmaca aşı çıktı diye yeniden bir denemek istiyorlar ve devlet 2840 çocukta bu yeni aşının iki ayrı versiyonunu test etmeye başlıyor ancak çok geçmeden çalışmayı sonlandırıyorlar zira a) aşı boğmacayı önlemiyor b) ölümlere ve istatistiksel olarak manalı sayıda invazif bakteriyel enfeksiyona yol açıyor. KAYNAK1, KAYNAK2
5. Japonya Verileri. 1975’te Japonya bebeklere boğmaca aşısı uygulamasını durduruyor ve çocuklar 2. yaştan itibaren aşılanmaya başlıyor. 1981’de Japonya aselüler boğmaca aşısına geçiyor ve 2 yaş altındaki çocuklara boğmaca aşısı vurmama politikalarını sürdürüyorlar. KAYNAK Üzerinden birkaç yıl geçtikten sonra da Japonya’da 1971-1985 yılları arasında menenjite bağlı ölüm oranları ne olmuş diye araştırıyorlar ve Japonların bu verilerini inceleyen akademisyen Viera Scheibner’ın aktardığına göre “1975 yılı sonrasına [iki yaşından küçük çocuklarda] menenjit insidansında net bir düşüş” kaydedilmiş olduğu, ancak 2 ve 3 yaş çocuklarından menenjit vakalarının roket hızıyla fırlamış olduğu ortaya çıkıyor ki bu da boğmaca aşılamasının 2 yaşa çekilmesinin apaçık etkisi olarak ortada duruyor. KAYNAK Diğer bir şekilde ifade edecek olursak, DBT aşısı vurulmamış bebeklerde Hib’e bağlı ulusal mortalite (ölüm) hızı düşüyor, DBT ile aşılanan 2 yaş ve üzerindeki çocuklarda ise artıyor.
Hib, sağlık yetkilelerinin başta düşündüğü kadar bulaşıcı da çıkmıyor. Hatta yapılan deneylerden birinin vardığı sonuç şu: “İnvazif Hib hastalığının bulaş potansiyeli kısıtlıdır”. Yürütülen 2 çalışmada, Hib ile enfekte çocukla temaslı 772 çocuğa bakılıyor ve ilk çalışmadaki 185 çocuktan hiçbiri, ikinci çalışmadaki 587 çocuktan da yalnız 1’i hastalığa yakalanıyor.
KAYNAK: New England Journal of Medicine (Aralık 18, 1986): 315.
KAYNAK: Emery, CE. “In the public health.” Providence Journal Bulletin (Aralık 1986).
Hib Aşıları:
Hib aşılarının doğuşu ortadaki hayli ironik örüntüyü görmemiz açısından çok önemli. Çünkü bugün gelinen noktada takvime yeni aşı sokmada yaşanan domino etkisinin başlangıcı belki de bu aşı. 1960’larda 3 bakteriyel hastalığa (difteri, boğmaca, tetanoz) karşı başlatılan toplu aşılama kapsayıcılığı arttıkça, bu aşıların vurulduğu aynı nüfus grubunda aynı yaş aralığında bu defa invazif yeni bakteriyel hastalıklar başgösteriyor (kimileri buna “tesadüf” diyecektir, biliyoruz) ve eski aşının yarattığı yeni hastalık için çözüm yine aşıda aranıyor. Hib aşısının devreye girmesiyle hangi hastalıkların dengesinde bozulma, artış görüyoruz dersiniz? Cevap: Pnömokok ve Meningokok hastalık! Bu “hesaplı tesadüf”e de daha sonra değineceğiz. Şimdi Hib aşısına yakından bakalım:
ABD’de 1985’de devreye giren ilk polisakkarit Hib aşısı oldukça başarısız bir aşı, 2 yaş altındaki çocuklarda işe yaramadığı belli olunca hiç vakit kaybetmeden 2 yaş üstündeki tüm çocuklara önerilmeye başlanıyor. Halbuki biz ne biliyoruz? O sırada ABD’de kaydedilen Hib vakalarının %75’i iki yaşından küçük çocuklarda görülüyor. Durduk ve gereksiz yere tehlikeli bir aşıyı endike olmayan yaş grubuna hiç çekincesiz önerebiliyoruz. KAYNAK
1987-1990 döneminde yeni “konjüge” Hib aşıları hazır ediliyor ve ABD’de kullanım için ruhsat alıyor. 1991’de artık Hib aşıları 2 aylık bebeklere uygulanır oluyor. Bugün ise Türkiye’de 2. aydan itibaren (yoldaşı ve mevcudiyet nedeni difteri-tetanoz-boğmaca bakterileri, yanında bazen Hepatit B virüsü bazen polio virüsü ile birlikte) alüminyum destekli kombine (karma) aşı, yahut tekli aşı şeklinde tüm bebeklere uygulanmakta Hib.
Türkiye’de piyasada bulunan aşıları gösteren yukarıdaki tabloda dikkatten kaçmaması gereken bir başka nokta da, aynı hastalık etmeni için devletin çoğunlukla birden fazla firmanın birden fazla aşısına ve bazı durumlarda bunların kombinasyonlarına ruhsat vererek yan etki izlem ve takibinde sorunlu aşıyı tespit edebilme şansını sıfırladığıdır. Bu da “tesadüf” müdür yoksa “plausible deniability” (ikna edici inkâr) maskelemesi için Aşı Danışma Kurulu’nun ve onların da danışmanlığını yapan ilaç firmalarının bilinçli takdiği midir, yorumu size bırakıyoruz.
Merck’ün PedvaxHIB aşısındaki açıklamalarına göre “hemofilus influenza b ve Neisseria meningitidis serogrup B bakterileri kompleks fermantasyon (maya) ortamında büyütülüyor.” Son üründe 225 mcg (mikrogram) alüminyum bulunuyor.
EK Bilgi: Aşılarda S. cerevisiae tipi maya kullanılıyor. Bu mayada “mannan” adlı bir bileşik bulunuyor. Ve bu “mannan” aynı zamanda insanların hücre duvarları, bağ dokuları, kan plazması ve sindirim salgılarında bulunuyor. Aşılarla vücuda verilen her madde antijenik etkiye sahip, bu mayaya karşı da vücudun antikor üretmekten başka çaresi yok. Ancak o üretilen antikorlar daha sonra aynı bileşiği içeren vücudun kendi hücre ve dokularına çevrildiğinde, otoimmün hastalıklar başlıyor.
Türkiye’de aşı piyasasının açık ara hakimi, Hacettepe Üniversitesi kampüsünde merkezleri bulunan ve TC. Sağlık Bakanlığı’na bağlı Aşı Bilim Danışma Kurulu’nun gelmiş geçmiş en uzun süreli başkanı Prof. Mehmet Ceyhan’ın aşılarının Türkiye’de yürütülen klinik deneylerinde bizzat aktif rol almakta olduğu ve Sağlık Bakanlığı’nın bu kurulunda görev almış nice saygın profesörümüzün emeklilik sonrası yatay geçiş yaptığı GSK’nın aşılarına bakacak olursak:
Infanrix-IPV+Hib: 5’li karma aşı. 500 mikrogram alüminyum ihtiva ediyor, 2 aylıktan 3 yaşa kadar olan bebek ve çocuklara 1’er ay arayla 2 yahut 3 doz olarak uygulanıyor (takvimdeki tek aşıdan 3 ayda 1500 mikrogram alüminyum maruziyeti sağlanmış oluyor). Aşı tutmazsa yahut “koruma” azalırsa pekiştirme dozları da vuruluyor.
Geçtiğimiz senelerde üst üste çıkan çalışmalarda kas içine zerk edilen alüminyum nano partiküllerinin akyuvarlarca (makrofaj) yutulduğu ve bu hücrelerin içlerinde hapsettikleri alüminyumla birlikte normal kan ve lenf dolaşımı vasıtasıyla gayet rahat Kan-Beyin-Bariyerini aşıp beyne ulaştığı ve ömrünü tamamladığında da içindeki alüminyumu beyne (bir daha oradan ayrılmamak üzere) bıraktığı kanıtlanmış durumda. Otizmli çocukların beyin otopsilerinde, Alzheimer’dan ölmüş yaşlı insanların beynindekinin hayli üstünde Alüminyum bulunmuş olması hangi “tesadüf”e bağlıdır bilmiyoruz, ancak yaşlı insanların bir ömür boyu ancak biriktirdiği miktarın kat be kat üstünde miktarın çocuklardan çıkmasının en mantıklı açıklaması elbette anne karnında ve doğdukları andan itibaren vuruldukları aşılardır.

GSK’nın bu aşısında alüminyumla birlikte kullanılan bir diğer madde ise meşhur Polisorbat 80 (Tween 80 olarak da biliniyor). Farmakolojinin yakından tanıdığı ve bazı ilaç veya kemoterapi ajanlarının kan-beyin-bariyerini aşıp beyne ulaşmasında kullanılan bir sürfaktan bu. Görevi, membran yapılarda delikler açmak. Yapıyor da. Aşılarda alüminyum ve diğer onlarca çeşit madde ve varlığı dahi bilinmeyen kirleticilerle birlikte enjekte edildiğinde, bu maddelerin beyne geçişini kolaylaştıracak, hatta belki de garantileyecek olan kimyasal da görüyoruz ki aşılarımızda eksik değil. Yoğun kontaminasyon sorunu yaşadığı artık bilinen aşılarla çocuk popülasyonda çığ gibi artmış beyin iltihaplanması, beyin hasarı ve elbette menenjit, kan zehirlenmesi (bildirimi zorunlu aşı istenmeyen etkisidir), türlü felç sendromları ve diğer nörolojik sekeller herhalde “tesadüf” olamaz?
Copy of Kontaminasyon çoku slaytları-updated
GSK’nın 6’lı karma aşısı Infanrix Hexa, önceki PEDIARIX aşılarına Hib eklenerek elde edilmiş yeni aşıları. Tek dozunda 820 mikrogram alüminyum ihtiva ediyor. Yanında formaldehid (kanserojendir) ve Polisorbat 20 ve Polisorbat 80 (Tween 80) var.
2000’de Avrupa Birliği iki heksavalan (altılı karma) aşıya onay veriyor; GSK’nın Infanrix Hexa’sı ve Sanofi Pasteur’ün Hexavac’ı. Aşıyı 2 yaşında alan çocuklar arasında beklenenin üzerinde ‘ani ölüm’ gözlemlendiği için aradan 5 yıl geçtikten sonra Hexavac kullanımı askıya alınıyor, daha sonra da Avrupa Birliği dahilinde kullanımına son veriliyor.
Almanya’nın Paul Ehrlich Enstitüsü’nde aşı güvenliğinden sorumlu Dr. Klaus Hartmann’ın dediğine göre, Almanya’da bu aşı sonrasında ölen çocuklarda yapılan otopside beynin inanılmaz şişmiş olduğu tespit ediliyor ve Dr. Klaus yetkililerin gelen sinyalleri göz ardı ederek işi ağırdan aldığını ve gereksiz ölümler yaşandığını ileri sürüyor.

Hindistanlı iki doktor, Dr. Puliyel ve Sathyamala’nın 2017’deki araştırmaları ise GSK’nın Infanrix hexa aşısının en az Hexavac kadar problemli olduğunu ortaya koyuyor. Çalışmaları Hindistan Tıp Etiği Dergisi’nde yayımlanan iki doktor GSK’nın Avrupa Birliği İlaç Dairesi’ne raporladığı gizli, ancak İtalya’da açılan bir davada firmanın mahkemeye sunmak zorunda kaldığı 1270 sayfalık rapordaki verileri yeniden analiz ediyor, yapılan istatistiki hesaplamaları kontrol ediyor. Özetle GSK, altılı karma aşısı sonrası, özellikle ilk 3 günde gelişen ani bebek ölümlerini önemsizleştirmek için veri tahrifatı yapıyor, istatistiki birtakım yanlış hesaplamalar ve veri gizleme yöntemleriyle bebek ölümlerindeki artışı gizliyor.

Raporun tamamı için buraya tıklayınız. 66. Sayfadan itibaren GSK, aşıdan sonra bebek ve çocuklarda meydana gelen sakatlanma ve ölümlerin detaylarını sıralıyor.
Altılı aşı uygulaması sonrası oluşan ani bebek ölümlerinin nöropatolojik değerlendirmesini yapan İtalyan bilimadamlarının ise tespiti şu:
“…Altı-valanlı aşıdaki pekçok bileşik ve…adjuvan madde [alüminyum tuzları], hayatın ilk aylarında hala olgunlaşmamış ve hayli geçirgen yapıda olan Kan-Beyin-Bariyeri’ni rahatlıkla aşabilecek durumda olup, [beyinde] yol açacağı moleküler alterasyonlara (molekül değişimlerine) bağlı olarak özellikle hasara yatkın bebeklerde respiratuvar (solunum) kontrol mekanizmasında ölümcül bozulmalara yol açabilir.”
Aşıların çoğunun istenmeyen etkileri arasında olan ve özellikle prematüre bebeklerde yoğun bakım ziyaretiyle sonuçlanan aşı sonrası solunum durması, apne, bradikardi gibi “yan etki”ler akla gelmedi burada hemen.
GSK ve aşılarıyla ilgili kötü haberlere burada son vermek hakikaten isterdik ama yapamıyoruz. Zira dahası var…
16 Aralık 2018 tarihli bir analiz raporu. Yine İtalya’dan…
Piyasadaki bazı 6-valanlı aşıların kimyasal yapılarını analiz etmişler. GSK’nın Infanrix Hexa’sı da bakılan aşılar arasında, bu aşıya özel İngilizce rapora buradan ulaşabilirsiniz. Kısacası deniyor ki, bileşenlerin ne olduğunu bulmak için aşı proteinlerini enzimle çözdük (parçaladık), fakat aşıda olması gereken 6 ayrı hastalık antijenini (difteri toksoidleri, tetanoz, boğmaca, hepatit b, hemofilus influenza b, poliomiyelit 1, 2, 3) bulamadık?! Onun yerine bilinmeyen, enzimle çözünmeyen, oldukça büyük boyutta bir makromolekülle karşılaştık.
Türkiye’deki TÜM aşıların benzer analizlerini bağımsız laboratuvarlardan en kısa zamanda bekliyoruz.
Aşı paradigmasının belkemi herd immünite, yani sürü/toplum bağışıklığı aşılananların koruyucu antikor üretebilmesine bağlı. Oysa aşılarda hastalık etmenleri mikroplar bulunmaz, onun yerine tanınmayan, bilinmeyen moleküller cirit atarken aşı başarısızlığı nedeniyle oluşacak her ‘aşılanabilir hastalık” kümelenmesinde yeniden ve yeniden “aşısızlar” hastalık yaymakla suçlanacak, herkesin her şartta bu işe yaramayan aşılarla ömrünün sonuna dek aşılanması için yeter-şart yoğun propagandayla korku içindeki topluma kabul ettirilecek demektir. Başarısızlıktan kar eden tek endüstri aşı olabilir mi dersiniz?
Raporun tamamını mutlaka okumanızı öneririz zira orada çığ gibi artmış otoimmün rahatsızlıkların nedenleri hakkında da ipuçları bulacaksınız.
Hib aşılarının zarar profili nedir?
Hib aşısı ya başka aşılarla aynı anda ya da halihazırda karma aşılarla verildiğinden gerçek zararı ayırt etmek hayli zor olsa da, yine de literatürde Hib aşıları ile türlü rahatsızlıklar arasında bağıntıya işaret eden bol miktarda yayın yok değil. Bunlardan en bilinenleri:
- Guillan-Barre sendromu (yukarı tırmanın felç)
- Erken başlangıçlı Hib hastalığı
- Transvers miyelit (omurilik felci)
- Aseptik menenjit
- İnvazif pnömokok hastalığı
- Üst solunum yolu enfeksiyonu
- Otitis media (kulak enfeksiyonu)
- Trombositopeni (iç kanama riskini artıran etmenlerden, pıhtı oluşumunu sağlayan trombositlerde azalma durumu)
- Eritema multiform (alerjik karakterli cilt hastalığı)
- Ateş
- Döküntü
- Kurdeşen
- Kusma
- İshal
- Çığlık çığlığa ağlama (ensefalitik ağlama)
- Havale atakları
- Konvülsüyonlar
- Ani bebek ölümü sendromu
KAYNAKLAR:
Adverse Events Associated with Childhood Vaccines: Evidence Bearing on Causality. Institute of Medicine (US) Vaccine Safety Committee. National Academies Press (US); 1994.
Guillain-Barré syndrome following immunisation with Haemophilus influenzae type b conjugate vaccine.
Effectiveness and safety of an Haemophilus influenzae type b conjugate vaccine (PRP-T) in young infants. Kaiser-UCLA Vaccine Study Group.
Limited efficacy of a Haemophilus influenzae type b conjugate vaccine in Alaska Native infants. The Alaska H. influenzae Vaccine Study Group.
Response to immunization with Haemophilus influenzae type b polysaccharide-pertussis vaccine and risk of Haemophilus meningitis in children with the Km(1) immunoglobulin allotype.
Ve ABD AŞı Sonrası Meydana Gelen İstenmeyen Etki Bildirim Sistemi – VAERS kayıtları
Hib Aşılaması ve İnsülin Bağımlı Diyabet Arasındaki İlişki
Son dönemlerin ‘salgın’ boyutuna ulaşmış bir diğer fenomeni, pediyatrik nüfusta birden başgöstermiş Tip1 diyabet (otoimmün diyabet) hastalığında sıra.
Başta Hib aşısının Türkiye’de takvime giriş tarihini özellikle ebeveynler literatür taraması yaparken tarihlere dikkat etsinler, bu aşı Türkiye’de gereksiz yere takvime dahil edildiği noktada eldeki (literatürdeki) kanıtlar bu aşının zararının sağlayacağı faydayı fazlasıyla aştığını gösterdiği halde Sağlık Bakanlığı yetkililerince neden dikkate alınmamış olabilir, düşünsünler diye verdik.
Evet, Hib aşısı İngiltere, ABD ve kıta Avrupa’da bizden 15 ila 20 sene önce devreye giriyor, daha sonra enfeksiyonel hastalık prevelanslarındaki kayış ve artış trendleri de ortada –ki aşı firmaları en aşağı 10-20 sene sürecek aşı geliştirme çalışmalarına başka türlü girişmiyorlar dahi– ve Türkiye Hib aşısını takvime aldığı noktada, Aşı Çalışma Grubu adlı oluşumda aşı firması temsilcileriyle bir arada çalışmalar yürüten Aşı Danışma Kurulu başkanının gayet iyi bildiği gibi, Hib aşılaması yüzünden artışa geçmiş pnömokok ve sonrasında meningokok hastalık aşıları sırada!
Ek Bilgi: Aşı Çalışma Grubu 8 Ekim 2005 tarihinde resmi olarak kuruluyor, ve 2006’da derhal Hib aşısı devreye giriveriyor. Ege Üniversitesi Tıp Fakültesi Öğretim Üyesi Prof. Dr. Zafer Kurugöl’ün 3 Nisan 2019 tarihli demecinde ailelere “…aşıya koşarak, severek ve çocuklarınızı koruduğunuzu bilerek yaklaş”maları yönünde telkinde bulunduğu ve “menenjitin en tehlikeli türü olan invazif meningokoksemi”ye karşı koruyacağını bildirdiği yeni meningokok aşısını olmaya davet ettiği röportajın sonunda yine ilginç bir cümle var. Burada altını çizmek isteriz. Kurugöl diyor ki, “2005-2013 yılları arasında dünyada aşı şemasını en iyi geliştiren ülke Türkiye’dir.”
Dünyada bir şeyin de en iyisini biz yapmış olalım diye gurur duymak isterdik, ancak burada itirafı yapılan şey aslında, kendisinin de Türkiye’de yürütülen aşı deneyinde görev aldığı GSK, Merck, Pfizer ve diğer ilaç firmalarının Türkiye Cumhuriyeti Sağlık Bakanlığı’na bağlı Aşı Bilim Danışma Kurulu’nu tamamıyla ele geçirmiş olduğudur! Bütün bu dönemin, apaçık çıkar ilişkilerine rağmen tek kişinin idaresinde geçmiş olması da durumun vahametini gösterir. Evet, ismini koyalım, bu başarı Sn. Prof. Dr. Mehmet Cayhan’ındır. Kendisinin döneminde bakınız Türkiye’nin aşı programı nasıl bir genişleme göstermiş, GSK’nın 2018’de Novartis’i satın almasını sağlayacak karın herhalde oldukça büyük bir bölümünü Türkiye pazarını tümden ele geçirmelerine olanak sağlayarak bu başarılı ekip nasıl iyi bir iş çıkarmış:
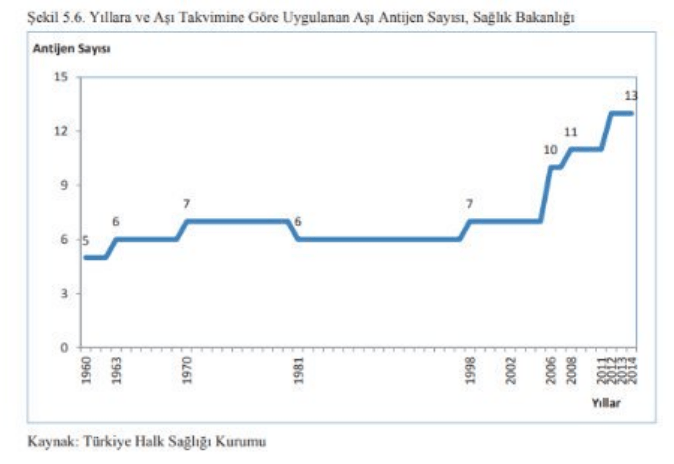
Bizden çok önce toplu Hib aşılamasına geçmiş popülasyonlarda insülin bağımlı şeker hastalığı insidansı birden artmaya başlıyor:
Sene 1993, ABD’de çocuklarda diyabet salgını uyarısı:
An Epidemic of Childhood Diabetes in the United States?: Evidence from Allegheny County, Pennsylvania
Sene 1997, İngiltere’de 5 yaşından küçük çocuklarda (aşılanan çocuk nüfusu) orantısız şekilde fazla görülmeye başlanan insülin bağımlı diyabet ikazı:
Rising incidence of insulin dependent diabetes in children aged under 5 years in the Oxford region: time trend analysis. The Bart’s-Oxford Study Group.
Finlandiye’dan 1999’da Hib aşısının tip 1 diyabete yol açtığına dair güçlü sinyal:
Association between type 1 diabetes and hib vaccine. Causal relation is likely.
Autoimmunity (otoimmünite) dergisinde 2002 senesinde yayımlanmış çok önemli dev bir araştırma daha var. 200.000’in üzerinde Finli çocuk 3 gruba ayrılıyor;ilk grup Hib aşısı almayanlar, ikinci grup 24 aylıkken 1 doz Hib aşısı almış olanlar, üçüncü gruptakiler ise 3., 4., 6. Ve 18. ayda 4 doz Hib aşısı almış olanlardan oluşuyor. Hepsinin 7 ve 10 yaşındayken tip 1 diyabet geliştirme oranlarına bakılıyor.
Clustering of cases of insulin dependent diabetes (IDDM) occurring three years after hemophilus influenza B (HiB) immunization support causal relationship between immunization and IDDM.
Elde edilen sonuçlar ise şöyle:
7 yaşındayken, dört doz Hib aşısı almış olanlarda hiç Hib almamış olanlara oranla 100 binde 54 daha fazla Tip 1 diyabet vakası var, yani yüzde 26’lık bir artış sözkonusu!
10 yaşına geldiklerinde dört doz Hib aşısı almış olanlarda hiç Hib almamış olanlara oranla 100 binde 58 daha fazla Tip 1 diyabet vakası var.
Türkiye’de bir yılda dünyaya gelen bebek sayısı (aşının devreye girdiği 2006 yılı itibariyle) yaklaşık 1 milyon olsa, bu her sene fazladan oluşacak ve esasen aşıyı olmasa tamamen önlenebilecek tam 580 tip 1 diyabet vakası demektir! Yine, Türkiye’de muazzam ender görüldüğü, bu yüzden bildiriminin bile zorunlu olmadığı ve milyonda 1 veya 2 çocuğun belki hayatını kaybedeceği geçici / akut bir enfeksiyon için ömürlük / kronik hastalık yaratılmış mı oluyor yani? İmmün sistemi en olmayacak yaşta doz doz aşıyla terbiye etmek isterken o sistem yoldan çıkıp otoimmüniteye mi gidiyormuş yani? İyatrojenik (tıp eliyle yaratılmış) hastalıklar kategorisine ekleyebiliriz sanırız bunları da.
Bu iyatrojenik hastalıkların maliyetine bakalım mı? Zira aşılar devreye gireceği zaman kağıt üstünde yapılan (Türkiye’de 20 yıldır tek kişi yapıyor bu hesapları bu arada) bir takım kar/zarar kalemleri ve maliyet hesaplamaları var ve her seferinde Sn. Ceyhan Sağlık Bakanlığına takvime yeni girecek aşısıyla büyük karlar vaadetmekte? Gerçekte tablo nasıl, daha yakından bakalım…
Mehmet Ceyhan ABD aşı programından kopya çektiği ve ilaç firması temsilcilerinin kendisine temin ettiği doğruluğu tartışılır veriler üzerinden Türkiye için karalama hesaplamalar yaptığı için sunum ve raporlarında hep Amerikan Doları üzerinden bildirim yapıyor. Biz de öyle yapalım, kendisi için kolaylık olsun.
Öncelikle biraz arka plan bilgisi:
Finli doktorlar çıkardıkları yayınlarla halka aşıların uzun dönemde yaratabileceği sorunlar bildirilmelidir diye 2000’lere girerken haykıradursunlar, aşı “bilim”inde kural olduğu üzere gelen bu ciddi uyarı sinyallerini örtbas etmek için çalışma ardına çalışma hep aynı aktörlerce çıkarılıveriyor, bunlar en prestijli dergilerde yayımlanıyor ve Hib aşısı ve Tip 1 diyabet ilişkisi yok sayılıyor.
Minvalde, 2001 ile 2015 seneleri arasında insülin ilacı fiyatları %585 artıyor!
Bu global çaptaki zincirleme “tesadüf”leri hep hayranlıkla izlemekteyiz. Ya siz?
Dünyada insülin ilacı pazarını elinde tutan 3 firma var (Merck 2017’de çelimsiz bir girişim yapıyor, fakat yatırıma değer bulmuyor ve çekiliyor pazardan):
Eli Lilly – ABD’de Bush ailesi bireylerinin yönetim kurulunda görev aldığı, aşılardaki meşhur etil cıvanın (thimerosal) üreticisi firma. Halkın sıradan çocuğu sakatlanıp öldü, kimisi beyin hasarına bağlı otizm geliştirdi diye “aile-şirketi”nin hele bir de onlar iktidardayken arada ilişki filan bulmasını beklemiyordunuz herhalde?
Novo Nordisk – Halk aşılardan cıva çıkarılsın diye 2000’lerde ayağa kalktığı sıralarda ABD’de kullanılan cıvalı aşıları sağlayan ve ne tesadüftür ki, bu aşıların otizme filan yol açmadığını, bilakis, cıva aşılardan çıkarıldıktan sonra(!) otizmin bir de artmış olduğunu (cıvanın sağlığa yararını!) gösterebilecek(!) kalitede hilelerle araştırmacı Hviid ve Madsen’in çıkaracağı çalışmalara fon sağlamış firma.
Konuyu takip edenler bilir, CDC’nin kendi çalışanı MMR (KKK) aşısı ve otizm arasındaki kesin bağıntıyı CDC’de gördük, ama çalışmada veri tahrifatı yaparak bu ilişkiyi gizlemeyi seçtik diye çıkıp itiraf ettikten sonra Hviid yine Danimarka’dan CDC’nin imdanına yetişip, 2019’da milyonlarca çocuğa baktık, kızamık karma aşısının (MMR/KKK) otizme yol açmadığını bulduk demiş karakterdir. Bizim doktorlarımızın da sosyal medya hesaplarından bu çalışmayı nasıl muteber çalışma diye bayrak gibi salladığına hakımız şahit olmuştur herhalde…
Sanofi Aventis – Türkiye’nin de yabancısı olmadığı, aşı takvimimizde insülin bağımlı diyabetle ilişkili Hib karma aşılarına yer açtığımız, ailelerin özelden temin ederek çocuklarına Meningokok aşısını (Menactra) yıllardır uygulattıkları ve hani şu ölümlere yol açıyor diye bir diğer altılı aşısı yakın zamanda toplatılmış firma. Aynı zamanda Sn. Mehmet Ceyhan’ın uygulandığı bebek ve çocuk nüfusta Hepatit B vakası gösteremediği halde, genel nüfusta(!) yakaladıkları Hep B insidansı üzerinden doğar doğmaz ve 3 doz şeklinde bebeklere uygulanan Hepatit B aşısı ön saha araştırmasına fon sağlamış firma olarak da tanıyoruz kendilerini.
Şimdi, bu tabloya bakıp, dürüst bilimadamlarının uyarılarının sahte/hileli onlarca çalışmayla boğulmasını sağladıktan sonra, onların işaret ettiği soruna yol açan aşıların da üreticisi olarak, ülkeler birbiri ardına bu sorunlu aşıları ulusal takvime aldıktan sonra milyonlarca kişide yaratılan ömür boyu tedavi gerektirecek ve pekçok komplikasyonu da olan (sadece 1) hastalıktan bir de üzerine %585 fiyat artırma yoluyla vurgun yapmakta olan firmalara ve bunlar adına ülkelerin ulusal sağlık programlarını yürüten kadroya bakıp, bir dakika burada sorun var, yapılan şey yanlış dediğinizde “komplo teorisyeni”, olur böyle tesadüfler deyip geçer ve başınızı kuma gömerseniz de makbul ve “bilimden anlayan” vatandaş sınıfına giriyorsunuz. Düzen böyle tıkır tıkır işleyip yoluna devam ediyor işte…
Tip 1 diyabet hastasına 1 insülin viyali 2 haftadan az gidiyor. Ömür boyu kullanmak zorunda, kullanmazsa ölüyor.
Son fiyatlarla 1 diyabet hastasının aylık insülin masrafı $500.
1 kişi için senede (sadece ilaç maliyeti) $6000.
Bu kişilerin kullanmak zorunda olduğu tetkik cihazları, muayeneler, iş gücü ve performans kaybı hesaba dahil değil.
Aşıyla 1 senede yaratılmış 580 vaka için bu da senede $3.480.000 eder.
Teşhis aldıktan sonra 50 yıl daha yaşasalar $174.000.000 sadece insüline ödenen meblağ.
Tip 1 diyabetliler ağırlıklı olarak teşhisten 20 yıl sonra ciddi komplikasyonlar geliştiriyorlar. Yani sürekli izlenmediği ve ilaçla kontrol altında tutulmadığı takdirde hayati tehlike yaratan bir hastalıkla yaşamaya mahkum edildikleri yetmiyormuş gibi, uzun vadede her biri kendi içinde hayati tehlike yaratabilecek dünyanın komplikasyonu da bu insanları bekliyor ve unutmamak lazım, aşı olmasalar tamamen önlenebilecek bir durum bu.
Tip1 diyabetlileri ilerde bekleyen sorunların maliyet hesabını Sn. Mehmet Ceyhan’a bırakıyoruz:
Kalp-damar hastalıkları; anjin, kalp krizi, damar daralması, beyin felci, atardamar daralması, yüksek tansiyon
Sinir hasarı (nöropati); kanda şeker artışına bağlı kılcal damar hasarı dolayısıyla sinirler beslenemediğinde, özellikle ayak ve bacaklarda başlayan hissizleşme, yanma/batma gitgide yukarı tırmanabiliyor. Kan şekeri iyi kontrol edilemezse uzuvlarda tümden his kaybı oluşabiliyor.
Mide-bağırsak yolunu kontrol eden sinirler beslenemezse mide bulantısı, kusma, ishal, kabızlık oluşabiliyor. Erkeklerde cinsel iktidarsızlık olabiliyor.
Böbrek hasarı (nefropati); böbrek yetmezliği, diyaliz, böbrek nakli
Göz hasarı; körlüğe gidebilen göz damarı hasarı, katarakt, glakoma.
Ayak hasarı; ayaklarda oluşacak sinir hasarı pekçok komplikasyona kapı aralıyor. Tedavi edilmediği takdirde kesik ve yaralanmalar parmak, ayak veya bacak ampütasyoınuna giden ciddi enfeksiyonlar yaratabiliyor.
Cilt ve ağız problemleri; Diyabet hastaları başta bakteriyel ve fungal (mantar) enfeksiyonlar olmak üzere cilt ve ağızda enfeksiyonlara fazlasıyla yatkın oluyor. Diş eti hastalığı ve ağızda kuruluk da oluşabiliyor.
Gebelik komplikasyonları; kandaki yüksek şeker hem annenin hem de bebeğin hayatını tehdit ediyor. Düşük, ölü doğum, doğum kusurları riski artıyor. Annede diyabet, diyabetik ketoasidoz, retinopati, gebelik dolayısıyla yüksek tansiyon ve preeklamsi riskini artırıyor.
Takvimdeki tek bir aşının tek bir “yan etkisi”…
Piyasadaki bütün farklı Hib aşısı ve kombinasyonlarının “yan etki” dökümünü görmek için buraya tıklayınız.
Kar ve zarar hesabını anlamak için hesap makinesine ya da “uzman” bildirimine gerek var mı?
Yok.
Unutmadan, Sn. Ceyhan ve ona on milyonların kaderini etkileyecek kararlar için yetki verenlere son bir not:
Hib ile aşılananlarda diyabet geliştirme riskindeki artış, aşıyla sağlanması beklenilen Hib menenjitine bağlı komplikasyon riskindeki düşüşten daha fazla.”
Yani, “halk dilinde” söyleyecek olursak bu bilimadamları diyor ki, aşının potansiyel zararı sağlayacağı potansiyel faydayı aşıyor!
O zaman diyebilirsiniz ki, fakat burası Türkiye. Suriyeli göçmenler vs…
Bu savları öne sürenlerin aynı nefeste tutup habire dünyadan ve ABD’den oran/istatistik vermesi elbette büyük ironi, ama biz devam edelim ve ülkemizin gerçeği neymiş, tabii ki Türkiye’de alanı olmamasına rağmen aşılanabilir enfeksiyon hastalıklar sözkonusu olduğunda epidemiyolojinin tek üstadı Mehmet Ceyhan ve ekibine kulak verelim.
Tesadüf bu ya, 3’te 1’i ilaç firması temsilcilerinden oluşan ve başkanlığını Sn. Ceyhan’ın yürüttüğü Aşı Çalışma Grubu 2005’te kurulur kurulmaz Ceyhan’ın ilk icraatı menenjit aşıları olarak bilinen Hib, pnömokok ve meningokok hastalıklarına karşı geliştirilmiş, oldukça maliyetli olduğu da bilinen aşılar için Türkiye’de sürveyans başlatmak oluyor. DSÖ’nün dediğine göre, bir hastalık için geliştirilmiş aşının ulusal takvime dahil edilip rutin olarak herkese uygulanabilmesi için yılda 100 bin kişiden 2’sinin o hastalığı geçiriyor olması yeterli. Sn. Ceyhan da biliyoruz ki Hepatit B’de olduğu gibi o istatistiği tutturabilmek için ne tür manevralar yapması gerektiğini gayet iyi bilen, tecrübeli bir profesörümüz.

16 Şubat 2005’te start verilip 15 Şubat 2006’da sonlandırılan ve ülkede akut bakteriyel menenjit prevelansını ortaya çıkaracak bu çalışma fazlasıyla önemli. 3 ayrı hastalık etmeni için farklı firmalardan farklı kombinasyonlarda çok sayıda aşıya ruhsat verilmesi ve bunların Türkiye gibi çocuk nüfusu en geniş ülkelerden birinde en aşağı 3’er 4’er dozdan uygulanması sözkonusu. Çocuk nüfustan ergen ve erişkin nüfusa kayacağı BELLİ olan aynı hastalıklar için daha sonra bu nüfus gruplarını içine alacak kapsama alanıyla potansiyel kazancın bu firmalar için haddi hesabı yok. Bu iş yerli doktorlara bırakılmayacak kadar önemli olduğundan Türkiye’nin bakteriyel menenjit profilini çıkarmak için yabancı “uzman”lar ve hatta ilaç firması çalışanları dahil oluyor, dahil olmakla da kalmıyor, çalışmanın baş yazarı da oluyorlar. (En sondaki ismin çalışmanın baş yazarı olduğu unutulmamalı.)

Çalışmanın başyazarı İngiliz mikrobiyolog Steve J. Gary
İngiliz Ray Borrow, Elsevier grubu tıp dergisinde editör, İngiltere’nin Aşı Bilim Danışma Kurulu’nda görev almış, DSÖ’ye danışmanlık yapan bir isim.
Paul Balmer, Pfizer adına ABD’den katılıyor çalışmaya.
Prof. Dr. Nuran Salman’ı tanıyoruz, yakın zamanda GSK Türkiye bünyesine katıldı.
Dr. Mustafa Hacımustafaoğlu, Aşı Çalışma Grubu ilk kurulduğu günden itibaren Türkiye ilaç firmaları ve Mehmet Ceyhan’ın sağ kolu olarak görev almış, takvime alınacak türlü aşılar için sembolik olarak yürütülmesi gereken “çok merkezli sürveyans çalışmaları”nda Bursa’yı temsilen göreve hazır doktorumuz. Sağlık Bakanlığı’na bağlı Aşı Danışma Kurulu’nda yer almış olması da kuvvetle muhtemel.
Ekip, Hib aşısı 2006 sonunda Güneydoğu’da, 2007 başında da tüm Türkiye’de uygulanmaya başlanmadan hemen önceki yıl, 7 coğrafi bölgedeki 9 şehirden toplam 12 hastaneye klinik menenjit teşhisi ile yatış yapan toplam 408 çocukta lomber ponksiyon ile omurdan alınan sıvıda laboratuvar tetkiki ile aşısı olan 3 bakterinin (Hib, meningokok (ve alt tipleri) ve pnömokok (ve alttipleri)) olup olmadığına bakıyor. Çocuk nüfus grubu olduğu için de 0 -18 yaş arası çocuklar çalışmaya dahil ediliyor.

18 yaşa kadar oldukça geniş attıklara ağdan 1 senede 408 menenjit şüpheli vaka çıkıyor.
O 408 vakanın da sadece 243’ünü laboratuvar tetkikiyle konfirme edebiliyorlar, yani ortada feci bir ‘fazladan menenjit teşhis’i durumu var.
Oysa bizler ne biliyoruz? Doktorlarımız aşı prospektüsü okuma alışkanlığı geliştirmiş olsa ve kendilerine başvuran hastaların sağlık öyküsünü alırken en son ne zaman aşılanmış olduklarını sormayı akledebilseler, yanlış şekilde ‘Menenjit’ teşhisi koydukları vakaların neredeyse tamamının aşıya bağlı istenmeyen etki olduğunu, ortaya çıkan semptomoloijinin aşı prospektüslerinde aynen yazdığını görmüş olacaklar ve çocuklara boş yere invazif lomber ponksiyonlar yapılmak zorunda kalmayacak, yanlış tedavi de uygulamayacaklar.
243 vakanın;
– 138’i (%56.5’i) N. meningitidis (meningokok bakteri)
– 55’i (%22.5’i) S. pneumoniae (pnömokok bakteri)
– 50’si (%20.5’) Hib (H. influenza tip b) çıkıyor.
Çalışmanın temsil gücü %32; toplam pediyatrik nüfusun %32’sini temsil ediyormuş seçilen il ve hastaneler. O zaman 1 sene içerisinde Türkiye genelinde toplam 156 vaka kabul etmemiz lazım.
2005 senesinde 18 yaş altı toplam çocuk nüfusunu 20 milyon kabul etsek, bu durumda Hib’in 100 binlik çocuk nüfustaki senelik hızı 0.78 vaka. Diğer bir deyişle, tüm Türkiye’de sene boyunca 18 yaşına kadar TÜM çocuklar arasında akut Hib enfeksiyonuna bağlı menenjit oranı milyonda 7.8 kişi. 18 yaşına kadarki 20 milyonluk nüfusta senede 156 kişinin Hib’e bağlı menenjit geliştirmesini önlemek için (ki bu çocukların kanserli mi, immün yetmezlikli mi olup olmadığını da bilmiyoruz), 20 milyonu 5’er yıl arayla tekrarlanmak üzere (zira onun üstünde koruma sağlamıyor aşı) 3 ila 4 doz Hib aşısı ile aşılamanız lazım. Salt maliyet etkinlik tarafından baksanız olaya, aklı başında hiçbir “iş adamı” veya devlete çalışan memurun bu hesaba onay vermemesi gerekir.
Çalışmaya alınan çocuklar arasında 14 çocuk hayatını kaybetmiş (vaka/ölüm oranı da %5.7; yani “kesin öldürür” izlenimi yaratılan bu menenjitin en ağır formunda çocukların tedaviye yanıt verip hayatta kalma oranı %94.3! )
Kaybedilen bu 14 teyitli bakteriyel menenjit vakasından kaçı Hib enfeksiyonu nedeniyleydi, bilmiyoruz.
O yüzden bu milyonda 7.8’lik Hib menenjiti vakasından milyonda kaçlık ölüm hızı olduğunu hesaplayamıyoruz?
Belli ki Sn. Ceyhan da pek hesaba girmek istememiş, Hib’den ölen kalan olmadığını açıkça yazmak durumunda kalabilirdi bu mühim çalışmasında. Üstelik aşıyı tüm 18 yaş altı çocuklara değil, daha 2 aylık bebeklere vurmak üzere takvime aldıklarından, aşının “koruma” sağlamasını beklediğimiz hayatın ilk 5 senesi için bakıldığında, bu yaş grubunda vaka ve ölüm hızı bu hesaptakinden de az, hem de çok daha az olacaktır! Sn. Ceyhan’ın ayrıca bilmesi lazımdır ki, bu aşıların hiçbirinin 2-3 senenin üzerinde koruma sağladığı görülmemiştir, hatta birlikte vuruldukları aşı sayısı arttıkça menenjit antijenlerine verilecek immün yanıtın daha da düştüğü firmaların klinik deneylerinde tespit edilmiştir.
DSÖ’nün kurallarına göre gidersek; bulaşıcılığı son derece düşük, aşının önerildiği yaş grubu haricindeki toplam çocuk nüfusunda bile(!) 100 binde 2’nin çok altında vaka hızı bulunan ve neredeyse %95 oranında iyileşme kaydedilen bir hastalık için ulusal takvime aşı eklemek ve tüm canlı doğumlara rutin olarak uygulamak YANLIŞ/HATALI/SORUMSUZCA bir davranış, hatta SUÇTUR, bu aşının yan etki listesi incelendiğinde yarardan çok zarar getireceği açıktır!
Çalışmaya göre, menenjite yola açan bakterilerden Türkiye’de en sık görüleni olan meningokok bakteri için bile 2005’te en fazla 100 binde 2.1’lik prevalans var. Bu da ebeveynleri paniğe sevketmeye yetecek yükseklikte değil yani.
Peki sözkonusu 3 bakteri arasında görülme sıklığı en az olduğu kendi çalışmalarınca bile apaçık gösterilmiş, altta yatan sağlık sorunu yoksa kimseyi kolay kolay öldüremeyeceği de bilinen, önerildiği yaş grubunda DSÖ’nün şart koştuğu kriterleri de yakalayamamış ve son derece pahalı aşı neden apar topar, pnömokok ve meningokok aşılarından da önce takvime dahil edilmiş olabilir?
Toplu aşılamaya geçilmesiyle birlikte 5 yaş altı çocuklarda Hemofilus influenza b (Hib) ve b dışındaki diğer H. influenza bakterileri ile ağır bakteriyel enfeksiyon oranlarının ve buna bağlı menenjit vakalarının artacağı bilindiğinden olabilir mi?
Bununla da kalmayıp, İngiltere, ABD gibi ülkelerin çocuklara vurdukları Hib aşıları ile erişkin nüfusta ağır Hib enfeksiyonlarını artışa geçirdiğini, aşıların artık çocuklardan çıkıp tüm nüfus gruplarına rutin olarak önerilmeye başlanmış olduğunu bildiğimizden olabilir mi?
Hib aşılamasıyla birlikte ABD ve İngiltere’de menenjitin daha ağır türlerine sebebiyet veren meningokok ve pnömokok enfeksiyonların birden fırlamış olduğunu literatürden gayet net görmekte olduğumuz için olabilir mi?
1 taşla kaç kuş vurulacağı görülebiliyor mu?
Ve de vurulmuş mu?
Elbette… Sn. Kurugöl’ün de dediği gibi, 10 yılda dünyada aşı takvimi genişletme şampiyonluğunu kimseye kaptırmamış bir Türkiye var!
Tarihi verilere bakmaya devam edelim:
İngiltere, Hib aşıları devreye girdikten sonra meningokok hastalık vakalarında senelik ortalama %400 artış yaşamaya başlıyor.
ABD keza, Hib aşısı devreye girdikten sonra Hib vakalarından azalma, fakat diğer iki bakteriye bağlı enfeksiyonlarda artış yaşıyor ve elbette, artışa geçmiş bu hastalıklar için de hızla aşı geliştirilip takvimlere dahil ediliveriyor.
Son olarak, Hib aşılarının etkinliği ile ilgili de not düşüp bu bölümü kapatalım.
Hib aşılarının etkinliği
Çocuklar Hib aşısından sonra Hib hastalığı geçirebiliyor. CDC’nin ABD’de doktorlara yönelik uyarısında deniyor ki, “aşının koruyucu etkisi kendini göstermeden önce”ki aralıkta Hib’e yakalanma ihtimalleri var. Aynı uyarı Merck, Sanofi ve Pfizer’ın Hib aşılarında da geçiyor.
Piyasaya ilk çıkan polisakkarit Hib aşılarının vurulduktan sonraki 1 hafta içinde bizzat enfeksiyona yol açıp aşılılarda menenjit vakalarını aşısızlara kıyasla 2 ila 6 kat arttırdığı ise bilinen bir gerçek.
A day care-based study of the efficacy of Haemophilus b polysaccharide vaccine.
Lack of efficacy of Haemophilus b polysaccharide vaccine in Minnesota.
Spectrum of disease due to Haemophilus influenzae type b occurring in vaccinated children.
Bu aşının rutin uygulamaya alınmasından fayda sağlayan bizler değiliz, ilaç firmaları.
Ve tabii bu firmalar sayesinde kariyer sağlama alan “uzman”lar.
Yasal Uyarı: Bu sitede yayınlanmakta olan tüm yapıtlar eser statüsünde olup 5846 Sayılı Fikir ve Sanat Eserleri Kanunu ve 5237 sayılı Türk Ceza Kanunu kapsamında korunmaktadır. Sitede bulunan yazı ve görsellerin site sahibinden izin alınmadan ve kaynak gösterilmeden kopyalanması ve kullanılması yasaktır.











En Son Yorumlar